Passos recomendados para processamento de instrumentais
Você já sabe…
mas vamos relembrar???
1 Transporte:
Os instrumentos contaminados devem ser manuseados com cuidado para evitar a exposição utilizando EPI( Equipamento de Proteção Individual) adequado.
Os instrumentos devem ser colocados em recipiente rígido, vedado, a prova de vazamento,
no ponto de utilização para evitar lesões subcutâneas, durante o transporte para a área de processamento de instrumento. O recipiente deve apresentar o símbolo de risco biológico.
No art.104 da RDC n.15 fica estabelecido que o transporte dos produtos para saúde a serem encaminhados para processamento nas empresas processadoras ou na CME de funcionamento centralizado deve ser feito em recipiente exclusivo para este fim, rígido, liso, com sistema de fechamento estanque, contendo a lista de produtos a serem processados e o nome do serviço solicitante.
2 Limpeza e enxágue:
A limpeza deve ser realizada o mais rápido possível, em uma área designada, usando apropriado EPI. Estudos demonstram que a limpeza precoce remove sangue e demais resíduos biológicos e também minimiza manchas,corrosão nos instrumentos.
Certifique-se de limpar os instrumentos de acordo com as instruções do fabricante para uso prestando atenção ao tipo de detergente e de diluição, a qualidade da água e da temperatura, tipo de escova e tamanho, entre outras. CDC desencoraja o processo manual de limpeza como único recurso ,recomenda o emprego do ultrassom e lavadoras específicas para material médico hospitalar.
Após a etapa de limpeza realize a inspeção dos itens quanto a funcionalidade e condições de limpeza (não é possível esterilizar um instrumento que não está completamente limpo). Se o instrumento estiver com necessidade de conserto certifique-se de segregá-lo. Além disso, avalie as condições de lubrificação do item e proceda conforme recomendação do fabricante. O art.65 da RDC n.15 regulamenta que os produtos para saúde passíveis de processamento, independente da sua classificação de risco, inclusive os consignados ou de propriedade do cirurgião, devem ser submetidos ao processo de limpeza, dentro do próprio CME do serviço de saúde ou na empresa processadora, antes de sua desinfecção ou esterilização.
§ único. A limpeza de produtos para saúde não críticos pode ser realizado em outras unidades do serviço de saúde desde que de acordo com Procedimento Operacional Padrão – POP definido pelo CME.
- os itens devem ser mantidos o mais limpo possível durante o procedimento cirúrgico.
- a sujidade pesada deve ser removida no ponto de uso antes dos itens serem encaminhados para processamento na CME.
- sujidade ressecada (orgânica ou inorgânica) dificulta o processo de limpeza.
Matéria orgânica: sangue, gordura, muco, saliva, dejetos, pele cartilagem, líquor.
Matéria inorgânica: óleos em geral, vaselina, pomadas, pó de osso, cimento ósseo, pelos, cabelos, outros.
CME: não deve processar recipientes para dejetos, os mesmos devem ser processados na unidade do paciente em lavadoras específicas. AAMI ST79 7.5.7 ISO 15883-3.
O art.68 da RDC n.15 estabelece queo enxágue dos produtos para saúde deve ser realizado com água que atenda aos padrões de potabilidade definidos em normatização específica.
§ único. O enxágue final de produtos para saúde críticos utilizados em cirurgias de implantes ortopédicos, oftalmológicos, cirurgias cardíacas e neurológicas deve ser realizado com água purificada.
- os padrões de potabilidade definidos em norma específica estão contidos na Portaria nº 2914
- os padrões de potabilidade nem sempre são adequados para o enxágue de produtos para saúde.
- enxágue final com água purificada significa água :(destilada, deionizada, osmose reserva).AAMI ST 79 7.5.4
Produtos para saúde com lúmen devem ser submetidos a processamento conforme art.69 da RDC n.15 , que estabelece que o CME Classe II e a empresa processadora devem utilizar pistola de água sob pressão para limpeza manual de produto com lúmen e ar filtrado, seco e isento de óleo para secagem. Lembre-se que a secagem imediatamente após limpeza e enxágüe é de extrema importância , pois impede a re-contaminação . A umidade residual pode causar a formação de condensado no interior da embalagem na mudança de temperatura. Como lembrete ainda considere também os padrões de qualidade pressão do ar comprimido.

Limpadores a vapor sob alta pressão são uma eficaz alternativa para utilização na limpeza e secagem manual de produtos para saúde complexos e com lúmen.
3 Inspeção:
Com relação a inspeção o art.76 da RDC n.15 estabelece que a limpeza dos produtos para saúde, seja manual ou automatizada, deve ser avaliada por meio da inspeção visual, com o auxílio de lentes intensificadoras de imagem, de no mínimo oito vezes de aumento, complementada, quando indicado, por testes químicos disponíveis no mercado.
- NOTA: a inspeção visual por si só não é suficiente para assegurar o processo de limpeza; o usuário deve adotar métodos mais objetivos e sensíveis que a inspeção visual para mensurar os níveis de matéria orgânica e contaminação microbiana em artigos limpos. AAMI ST 79: 2012 anexo D.
A limpeza portanto não deve ser avaliada apenas quando indicada, por testes químicos disponíveis no mercado, mas sim como procedimento de rotina.
4 Manutenção e cuidado:
Os instrumentos que apresentem superfície de atrito tem de ser tratados com produto lubrificante.
A lubrificação mantém a mobilidade e facilidade de operação desses itens.
A fricção entre metais provoca abrasão ,corrosão por atrito e rigidez do item.
5 Embalagem:
após inspeção acondicione os itens em embalagens regularizadas pela Anvisa,ou mais modernamente em Sistema de Barreira Estéril(SBE).este termo é especifico para embalagem de uso médico. Considere os aspectos técnicos pertinentes contidos em normas como ISO 11607(1e2),EN 868(1a5), NBR 14990.
A embalagem estéril, combinada com adequada condição de armazenagem, e manuseio permite que os instrumentos mantenham a esterilidade até ponto de uso. Para garantia da qualidade, cada sistema de embalagem deve- se assegurar que
o pacote apresente um indicador químico externo junto com um indicador químico interno para evidenciar a ação do agente esterilizante no momento do uso.
O art.78 da RDC n.15 estabelece que as embalagens utilizadas para a esterilização de produtos para saúde devem estar regularizadas junto à Anvisa, para uso específico em esterilização.
NOTA: Campo de algodão não é embalagem regularizada junto à Anvisa.
6 Esterilização:
os pacotes acondicionados devem ser colocados no esterilizador com itens mais leves na prateleira superior e itens mais pesados na prateleira de inferior. Embalagens tipo bolsa (papel e filme plástico) devem ser colocadas na borda, de frente para a mesma direção. A esterilização a vapor deve ser usada sempre que possível e autoclaves estão disponíveis em diversos modelos e dimensões. Certifique-se dos parâmetros estabelecidos para o funcionamento de cada equipamento especificamente. Além do tempo de exposição, é necessário um tempo de secagem no fim do ciclo para assegurar que todos os pacotes estão
secos após o processamento. O tempo de secagem adequado deve ser incluído nas instruções do fabricante.O regulamento técnico atual para CME,RDC n.15 estabelece no seu art. 37 que deve ser realizada qualificação de instalação, qualificação de operação e qualificação de desempenho, para os equipamentos utilizados na limpeza automatizada e na esterilização de produtos para saúde com periodicidade mínima anual.
Lembre-se a garantia da esterilidade apenas é obtida se o usuário realizar a qualificação completa ( instalação, operacional e de desempenho)de cada equipamento.
Alguns aspectos são fundamentais no processo de esterilização, por isso considere:
- o peso das caixas e pacotes:5-7kg, sendo que o peso máximo não deve ultrapassar 14-18kg.
a montagem da carga de modo a favorecer o escoamento da água.
- artigos esterilizados não devem ser manuseados durante o resfriamento, devendo permanecer no Rack da autoclave por no mínimo 30 min.
- evite sobrecarregar a camâra da autoclave.
os parâmetros de esterilização devem ser qualificados para carga específica.
coloque embalagem de papel e filme plástico na cesta com superfície de papel /papel e filme/filme.
7 Armazenamento e distribuição
: após a esterilização, inspecionar todos os pacotes para avaliar a viragem do indicador químico externo.
Não manuseie qualquer pacote que está visivelmente úmido, pois isso irá comprometer a esterilidade do conteúdo. Os pacotes esterilizados devem ser armazenados
em local limpo,seco e com controle da temperatura e umidade ambiental. Antes da distribuição inspecione pacotes estéreis e não use qualquer pacote danificado, molhado ou aberto.
O art.101 da RDC n.15 regulamenta que os produtos esterilizados devem ser armazenados em local limpo e seco, sob proteção da luza solar direta e submetidos à manipulação mínima.
Além destas recomendações acrescente o que segue conforme normatiza a NBR 7256 para área de armazenagem e distribuição de materiais e roupas esterilizados.
Filtragem de ar:filtro G3
Renovação de ar: 6m3/h/m2
Circulação de ar: 12m3/h/m2
Nível de pressão: positiva
Controle de temperatura: 21C a 25 C
Umidade relativa: 30% a 60%
.
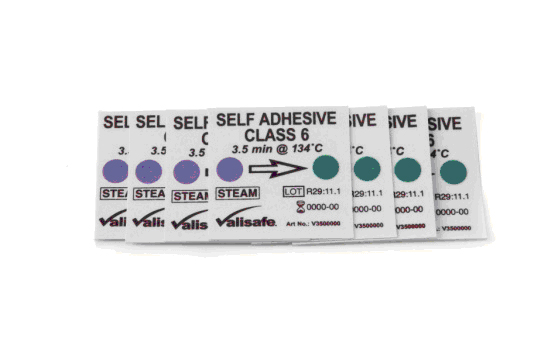
8 Controle de qualidade
: garantia de esterilidade deve ser verificada utilizando-se três tipos de indicadores (físicos, químicos e biológicos).
Indicadores físicos são os medidores de tempo, temperatura e pressão instalados em esterilizadores. Estas leituras devem ser registradas para cada ciclo antes de descarregar o esterilizador. Os dados podem ser impressos ou armazenados em um sistema de registro. Os indicadores químicos devem ser utilizados no exterior e no interior de cada pacote. Para a esterilização a vapor, um integrador classe 5 ou classe 6 pode ser usado com toda carga para maior garantia de esterilidade. O art.96 da RDC n.15 estabelece que o monitoramento do processo de esterilização deve ser realizado em cada carga em pacote teste desafio com integradores químicos (classes 5 ou 6), segundo rotina definida pelo próprio CME ou pela empresa processadora.
O equipamento deve ser testado diariamente usando um teste tipo Bowie-Dick. Conforme AAMIST46 7.6.2 e 7.26.4 o teste de B & D é realizado em câmara vazia para maximizar o potencial para detecção de qualquer ar que entra por meio de uma rota de fuga ou não é removido devido ao mau funcionamento do sistema de remoção do ar. Outras itens dentro da câmara podem arrastar um percentual de ar e interferir na sensibilidade do teste. Este teste verifica se a remoção do ar foi adequada.
O monitoramento do processo de esterilização com Indicador biológico conforme Art.99 da RDC n.15 deve ser feito diariamente, em pacote desafio disponível comercialmente ou construído pela CME ou empresa processadora, que deve ser posicionado no ponto de maior desafio ao processo de esterilização ,definido durante os estudos térmicos na qualificação de desempenho do equipamento de esterilização.
Observe que o regulamento não determina que o pacote desafio seja descartável, portanto você pode utilizar pacote desafio reutilizável que atenda as recomendações e guias de orientação.
Para o monitoramento do processo de esterilização de produtos para saúde implantáveis deve ser adicionado um Indicador Biológico a cada carga, conforme Art. 98 da RDC n.15. No parágrafo único deste regulamento estabeleceu-se que a carga só deve ser liberada para utilização após leitura negativa do indicador biológico. Guias de orientação como AAMI recomenda que cargas com implantes devem ser monitoradas por meio de um dispositivo de desafio(PCD) que contenha um indicador biológico(IB) e um integrador classe 5, a carga deve ser colocada em quarentena até que o resultado do IB seja conhecido. AAMI ST 79: 2010. A mesma entidade ainda adverte que a liberação de implantes antes do resultado do indicador biológico ser conhecido é inaceitável e deve ser uma exceção e não a regra.
Texto elaborado por : Ana Miranda
Apoio: empresa H. Strattner